- АБСЦЕСС АППЕНДИКУЛЯРНЫЙ
-
мед.
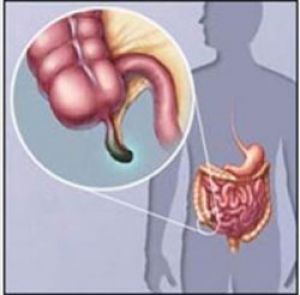
Аппендикулярный абсцесс располагается в полости брюшины или забрюшинной клетчатке и возникает как осложнение острого аппендицита. Локализация — чаще правая подвздошная область, реже — малый таз или ретроцекальная область. Частота — 14-19% случаев аппендикулярного инфильтрата. Преобладающий пол — женский, т.к. женщины болевой синдром часто связывают с изменениями внутренних половых органов и своевременно не обращаются к хирургу.
Этиология и патогенез
• Исход аппендикулярного инфильтрата при неблагоприятном течении
• Аппендикулярный инфильтрат ограничивается большим сальником и прилегающими петлями кишечника
• При благоприятном течении аппендикулярный инфильтрат рассасывается в сроки от 2 до 4 нед
• При неблагоприятном стечении обстоятельств (позднее поступление в стационар, устойчивость микрофлоры к антибиотикам и т.п.) происходит абсцедирование инфильтрата.
Клиническая картина
• Начало заболевания — типичный приступ острого аппендицита.
• При наличии признаков острого аппендицита в течение 2-3 сут следует предполагать образование аппендикулярного инфильтрата.
• Пальпация — болезненное неподвижное опухолевидное образование в правой подвздошной области, нижний его полюс определяется при вагинальном или ректальном исследовании.
• Клинические признаки распространённого перитонита отсутствуют.
• 2 варианта развития клинической картины:
• Проводимое лечение аппендикулярного инфильтрата неэффективно
• Повышение температуры тела до 39-40 °С
• Увеличение инфильтрата в размерах (приближается к передней брюшной стенке)
• Нарастание интенсивности пульсирующей боли
• Появление признаков раздражения брюшины
• Увеличение разницы между температурой тела, измеренной в подмышечной впадине и прямой кишке
• Проводимое лечение аппендикулярного инфильтрата даёт временный эффект - местная симптоматика сглаживается, но через 2-3 сут (на 5-7 день болезни) процесс начинает прогрессировать
• Гиперемия кожи и флюктуация — поздние признаки.
• В некоторых случаях — явления непроходимости кишечника.
Лабораторные исследования
• Постепенно нарастающий лейкоцитоз с ядерным сдвигом влево
• Значительное (до 30-40 мм/ч) увеличение СОЭ.
Специальные методы исследования
• Ректальное или вагинальное исследование — выраженная болезненность, иногда можно пропальпировать нижний полюс образования
• Обзорная рентгенография органов брюшной полости — уровень жидкости в правой половине брюшной полости
• УЗИ позволяет установить размер абсцесса и его точную локализацию.
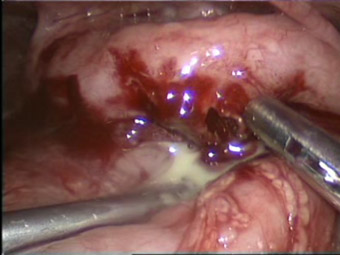
Лечение — оперативное: вскрытие и дренирование полости абсцесса
• Обезболивание — общее
• Доступ определяется локализацией абсцесса
• Правосторонний боковой внебрюшинный
• Через прямую кишку
• Через задний свод влагалища
• Удаление червеобразного отростка не считают обязательной процедурой
• Полость абсцесса промывают антисептиками
• Дренажи
• Двухпросветные трубки для промывания и активной аспирации содержимого в послеоперационном периоде
• Сигарообразные дренажи
• Дренажи из гидратцеллюлозной мембраны
• В послеоперационном периоде — дезинтоксикационная и антибактериальная терапия. Диета. В начальном периоде — диета № 0.
Осложнения
• Вскрытие абсцесса в свободную брюшную полость, просвет кишки, на коже правой подвздошной области
• Сепсис
• Пилефлебит
• Абсцесс печени
Прогноз серьёзный, зависит от своевременности и адекватности оперативного вмешательства.
См. также Аппендицит острый
МКБ
К35.1 Острый аппендицит с перитонеальным абсцессом
Справочник по болезням. 2012.
